Ogni anno si stima che circa 15 milioni di bambini nasca pretermine (prima della 37 settimana di gravidanza). Questo numero è in progressiva crescita.
Il parto pretermine è la prima causa di mortalità sotto i 5 anni di età.
Nel mondo muoiono circa 1 milione di bambini anno per tale causa.
La prematurità è anche la causa di maggiore morbilità infantile. Nel mondo il numero dei bambini nati pretermine varia dal 5 al 18%.(1)
Si riconoscono 4 categorie di prematurità a seconda della età gestazionale n cui avviene il parto:
Extreme
0,25%
(<28 settimane)
Early
(28-30 settimane)
circa nello 0.25% di gravidanze
Moderate
(31-33 settimane)
circa nello 0.6% di gravidanze
Mild
(34-36 settimane)
circa nel 3% di gravidanze
In Italia la percentuale di parto pretermine si aggira intorno all’8%.
Con un’età gestazionale compresa tra le 23 e le 25 settimane la sopravvivenza neonatale va dal 10 al 50% circa (il 20-30% dei neonati avranno complicanze di tipo neurologico);
Con età gestazionale da 25 a 26 settimane si hanno una sopravvivenza maggiore (dal 50 all’80%) e minori complicanze neurologiche (dal 10 al 25% dei casi);
Superate le 26 settimane di gestazione la prognosi è molto buona (i neonati venuti alla luce dopo la 32ma settimana hanno una sopravvivenza molto vicina a quella dei nati a termine e minori danni neurologici)(2)
È ormai noto che il parto pretermine dipende da due grandi cause.
1.
2.
La prima è la predisposizione al parto pretermine che è geneticamente impostata e dà luogo a quella condizione che oggi definiamo parto pre-termine spontaneo (spontaneous preterm bith).
La seconda è relativa ad una serie di cause e concause di ordine clinico che possono determinare il parto pretermine anche in soggetti che non ne sono destinati. Tali condizioni ovviamente aggravano e anticipano l’evento della nascita in quelli geneticamente predisposti.
TAB. 1 Cause tradizionalmente riconosciute di parto pretermine
| A |
FATTORI SOCIODEMOGRAFICI (*) |
|
| B | CONDIZIONI MEDICHE PREGRAVIDICHE |
|
| C | CONDIZIONI GRAVIDICHE |
|
| D | CONDIZIONI BIOLOGICHE |
|
| E | CAUSE TOSSICHE AMBIENTALI (*) |
|
| F | INFLUENZA COMPORTAMENTO PERSONALE (*) |
|
| * con significative variazioni e differenze tra razze e popolazioni | ||

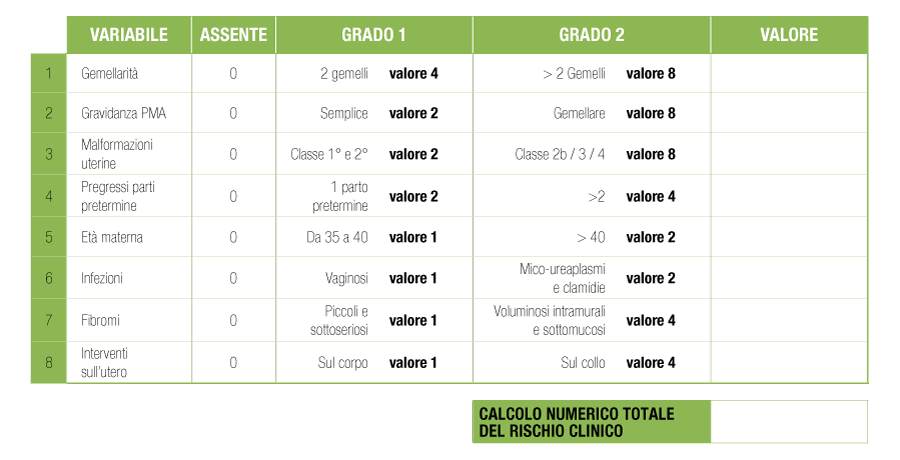
N.B.: Questo semplice nomogramma calcola, empiricamente, un rischio di parto pretermine basato sulle rilevazioni di ordine clinico/anamnestico (non genetico). La causa genetica pertanto può associarsi (aggravandone il rischio) o essere assente (mitigandone gli effetti).
È intuitivo che tale nomogramma deve essere compilato esclusivamente dal ginecologo curante. Solo lui saprà valutare esattamente le varie componenti attribuendo, ad ognuna di queste, il valore più opportuno. E solo lui giudicherà quanto sia utile tenerne conto sulla base del quadro clinico del soggetto specifico. Il nomogramma sopra riportato è stato costruito meticolosamente sulla base di metanalisi di letteratura le quali hanno interpretato il rischio relativo dei vari fattori riportati attribuendone un valore in senso clinico-prognostico. Un’estrema sintesi della letteratura di base sulla quale è costruito questo monogramma è reperibile qui: